در این نوشته می خوانید:
اختلالات شایع پوستی آلت تناسلی مردانه
بیماری های پوستی شایع در ناحیه آلت تناسلی مردان شامل ضایعات عفونی و تورم و التهاب و شرایط نئوپلاستیکی است که در این حالت علائمی روی پوست فرد بیمار ظاهر می شود. در این مقاله ویژگی های بالینی روش های تشخیص و راه های درمان بیماری های پوستی دستگاه تناسلی مردانه مرور خواهد شد.
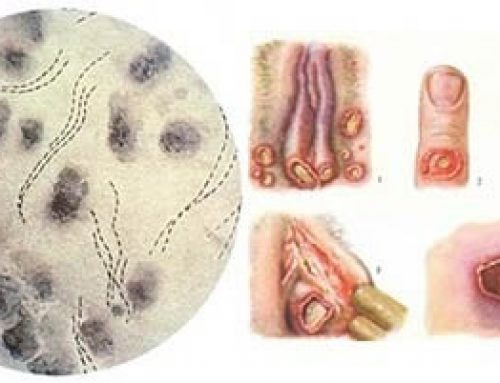
یکی از شایع ترین بیماری های پوستی آلت تناسلی مردانه، تبخال دستگاه تناسلی و عفونت های ناشی از ویروس پاپیلومای انسانی یا HPV است، که امروزه در میان افراد فعال جنسی جوان در سراسر دنیا رو به افزایش است. عفونت ویروس هرپس سیمپلکس شایع ترین علت عفونی زخم دستگاه تناسلی که متاسفانه هیچ علامتی ندارد.
این دسته از بیماری ها ممکن است به حالت نهفته، نیمه آشکار یا آشکار باشند. بیماری پاپیلومای انسانی دو نوع خوش خیم و بدخیم دارد. در اثر این بیماری زگیل هایی در ناحیه تناسلی فرد بیمار ایجاد می شود که متاسفانه درمان زگیل های تناسلی نیز رضایت بخش نیست و در بیشتر موارد این بیماری مجدداً بر می گردد.
اختلالات شایع پوستی آلت تناسلی مردانه
زگیل های تناسلی از طریق تماس پوست به پوست منتقل می شوند و ارتباط جنسی حفاظت نشده یکی از متداول ترین راه های انتقال این ویروس است. آلت تناسلی مردانه و بیضه ها، محل مورد علاقه ضایعات زگیل برای رشد و بروز است. پزشکان عموماً ایورمکتین خوراکی را برای درمان این بیماری تجویز می کنند.
این یک داروی ضد انگل بسیار قوی است. سایر بیماری های پوستی متداول مانند پسوریازیس و لیکن پلانوس ممکن است موجب ایجاد ظاهری نامعمول در ناحیه آلت تناسلی بشود. پسوریازیس معمولاً به دلیل وجود رطوبت و پوسیدگی به راحتی تشخیص داده نمی شوند.
اختلالات شایع پوستی آلت تناسلی مردانه
درماتیت تماسی نیز یک بیماری آلرژیک است که در ناحیه تناسلی ایجاد می شود. دلیل شایع این بیماری حساسیت به کاندوم، روان کننده، اسپری های تاخیری و اسپرم کش ها است. این بیماری نیز در اثر رطوبت تشدید می شود.
اسکلروزیس یک بیماری التهابی دیگر است که علائم آن بروز لکه های سفید روی آلت تناسلی مردانه و پوست ختنه گاه مرد است. این بیماری در میان مردان ختنه نشده به دلیل فرم آلت تناسلی و پوست ناحیه ختنه گاه بیشتر بروز می کند.
بر اثر این بیماری ممکن است مجاری ادرار عفونی شده و منجر به تنگی مجاری ادرار شود. بالانیت سلول پلاسما نیز یک بیماری خوش خیم و ادیوپاتیک است که در ناحیه بدنه آلت تناسلی یک سری علائم صاف، براق و قرمز رنگ و یا نارنجی رنگ تشکیل می شود.
این بیماری عموما در افراد میانسال و پیر شایع تر است. پیش گیری از بروز بیماری های آلت تناسلی، شناسایی عوامل خطر و تشخیص به موقع این بیماری ها قبل از وخامت حال و تبدیل شدن به سرطان، خود بهترین روش درمان این بیماری ها محسوب می شود.
معرفی
طیف گستردهای از بیماری های عفونی، نئوپلاستیک ها و بیماری های التهابی می توانند دستگاه تناسلی مردانه را تحت تاثیر قرار دهند.
چون این بیماری ها ممکن است ناحیه تناسلی مرد را به قدری درگیر کنند که روی آن نشانه های ظاهری غیر معمولی ایجاد شود. در ادامه هر یک از این بیماری ها را به صورت جداگانه معرفی می کنیم.
عفونت های ویروسی
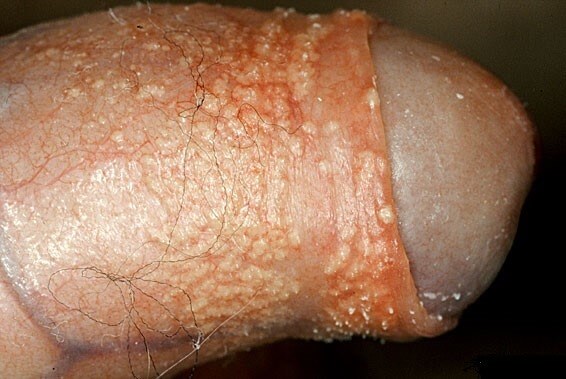
1) زگیل آلت تناسلی
عامل ایجاد این بیماری ابتلا به ویروس پاپیلومای انسانی یا اچ پی وی است. این بیماری عموماً در میان افراد فعال جنسی و در سنین ۱۵ تا ۲۵ سالگی شیوع دارد.
با این حال ممکن است افراد از سنین ۳۰ تا ۵۰ سالگی نیز دچار این بیماری بشوند. در حال حاضر بیش از ۹۰ نوع ویروس پاپیلومای انسانی مختلف وجود دارد که بسته به نوعی که دستگاه تناسلی را تحت تاثیر قرار می دهد، به کم خطر یا پر خطر تقسیم بندی می شود.
نوع ۶ و ۱۱ ویروس پاپیلومای انسانی عموما کم خطر بوده، علائم عفونی کمتری نشان می دهد و کمتر موجب ایجاد سرطان دستگاه تناسلی می شود. انواع ۴۲، ۳۳، 39،۳۱ ،۱۶ و ۱۸ و ۵۱ تا ۵۴ این ویروس از نوع پرخطر هستند و با سرطان دهانه رحم ارتباط مستقیم دارند. به طور خاص ویروس پاپیلومای انسانی نوع ۱۶ و ۱۸ انواع متداول مرتبط با سرطان دستگاه تناسلی هستند.
اختلالات شایع پوستی آلت تناسلی مردانه
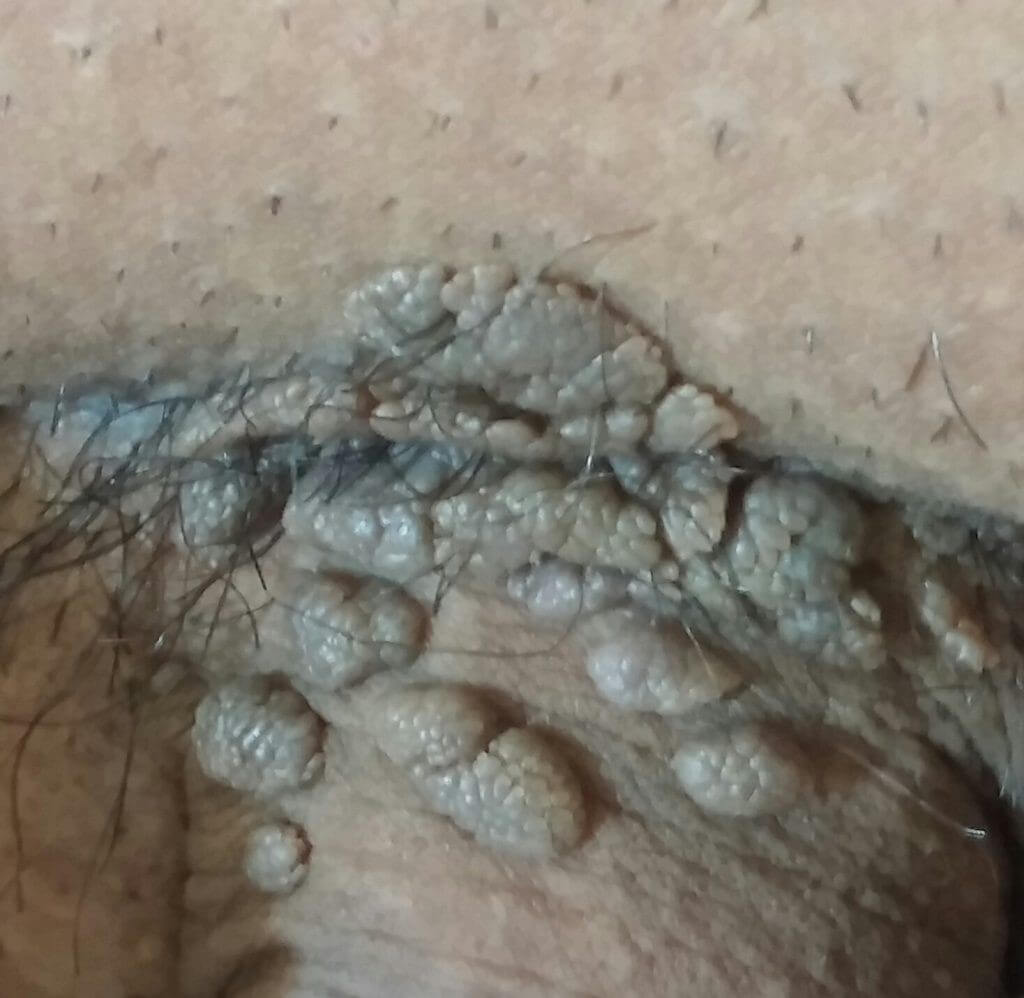
زگیل های تناسلی عمدتاً یک بیماری مقاربتی هستند. اگر چه موارد دیگری نیز موجب انتقال این ویروس خواهد شد. زگیل های تناسلی ممکن است مانند گل کلم و به رنگ قرمز، به صورت گنبدی به رنگ گوشتی و یا به صورت صاف به رنگ های صورتی قرمز تا قهوه ای تیره هستند.
ضایعات عموماً روی سطح آلت تناسلی پراکنده هستند و در بیشتر مواقع در نواحی که اصطکاک آنها زیاد است ظاهر می شود. شایع ترین محل عفونت در مردان خصوصاً در میان افراد ختنه نشده، ناحیه ختنه گاه است. نواحی بعدی فرنولوم، شافت و کیسه های بیضه هستند. این بیماری همچنین ممکن است در مجاری ادرار رخ دهد و مجاری ادرار ۱۰ تا ۲۸ درصد بیماران را درگیر کند. افرادی که از کاندوم استفاده می کنند بیشتر مبتلا به این نوع بیماری می شوند.
برای تشخیص این بیماری از اسید استیک استفاده می شود. به این منظور اسید استیک را در ناحیه تناسلی استعمال می کنند. تا ۵ دقیقه پس از این کار در صورتی که مناطقی به رنگ سفید تغییر رنگ پیدا کند، مشخص خواهد شد که آن مناطق آلوده به ویروس پاپیلومای انسانی است. سایر روش های درمانی این بیماری به شرح زیر است:
- استفاده از محلول یا ژل 5/0% پودوفیلوتوکسین
- استفاده از اسید وی کلرو استیک یا تری کلرواستیک با غلظت ۳۵ الی ۸۵ درصد
- سرما درمانی با نیتروژن مایع
- الکتروفولگولیشن
- استفاده از لیزر کربن دی اکسید
- استفاده از کرم ایمیکویمود ۵ درصد
متاسفانه تاکنون هیچ روش درمانی برای کاهش خطر انتقال به شرکای جنسی و جلوگیری از پیشرفت بیماری و مبتلا شدن به سرطان تایید نشده است.
درمان هایی با عوامل ضد ویروسی یا کاهش دهنده سیستم ایمنی وجود دارد، اما متاسفانه احتمال بازگشت مجدد بیماری نیز هست. تخمین زده می شود که به طور معمول بین ۱۰ تا ۳۰ درصد زگیل های تناسلی پس از گذشت حدود سه ماه به صورت خود به خودی برطرف خواهد شد.
2) تبخال ناحیه تناسلی
ویروس هرپس سیمپلکس شایع ترین علت تبخال و زخم ناحیه تناسلی است. تبخال تناسلی عمدتاً دو نوع دارد: نوع اول که مسئول ۵ الی ۳۰ درصد موارد تبخال دستگاه تناسلی است. در این حالت پس از ابتلا به این عفونت ویروسی، هسته سلول های عصبی میزبان زندگی ویروس ها در مدت نهفته بودن این بیماری می شوند و بیماری به صورت نهفته پیشرفت می کند.
عفونت های ناشی از نوع اول کمتر از نوع دوم خطرناک و قابل بازگشت هستند. در بیشتر موارد تبخال نوع اول بدون علامت است. مطالعات نشان داده است که امروزه نرخ ابتلا به این بیماری در مقایسه با گذشته حدود ۳۰ درصد افزایش یافته است.
در بیش از 90 درصد موارد، شریک آلوده به این ویروس نسبت به مبتلا بودن خود بی اطلاع است. مطالعات نشان داده است استفاده از کاندوم و رابطه جنسی محافظت شده تا حد زیادی از انتقال این بیماری جلوگیری می کند.
از نظر بالینی تبخال تناسلی در نهایت موجب جوش و زخم خواهد شد. همچنین نشانه هایی از جمله تب و بی حالی نیز به همراه دارد.
اما وقوع این بیماری در مردان بسیار نادر است. عفونت مکرر دستگاه تناسلی مردانه ممکن است به صورت سه تا پنج روز طول بکشد. در سال های اولیه ابتلا به ویروس ممکن است بیمار هیچ گونه علائمی نداشته باشد، اما حدود یک سال پس از شروع ابتلا ممکن است تاول هایی به صورت گروهی در برخی نقاط آلت تناسلی ایجاد شده و نواحی آلت تناسلی زخم شوند.
این زخم ها عمیق و مداوم هستند و در بیماران مبتلا به نقص ایمنی، به ویژه افرادی که به طور همزمان مبتلا به ایدز هستند، شدیدتر رخ خواهد داد. با انجام برخی آزمایشها و کشت سلولی می توان عفونت های ناشی از تبخال را تشخیص داد. روشهای درمانی نیز بسته به تعداد دفعات ابتلا، شدت و وضعیت عفونت شریک جنسی هر فرد متفاوت است.
عفونت ها
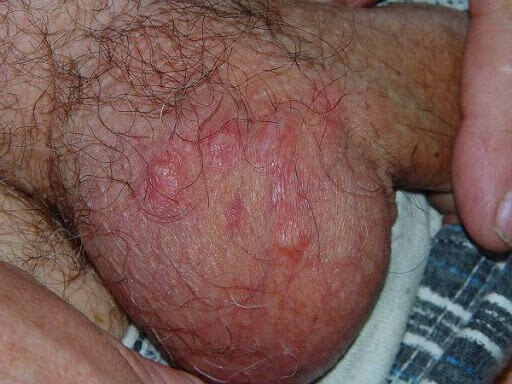
1) جرب یا گال
این یک بیماری انگلی است که موجب خارش فراوان می شود و دلیل ابتلا به آن گروهی از بندپایان، که موجوداتی شبیه کنه اما کوچک تر از آن ها هستند، شناسایی شده است. این انگل ها تونل های زیادی در داخل پوست ایجاد کرده در داخل آنها زندگی و تخم گذاری می کنند.
۳ تا ۵ روز تخم ها تبدیل به لارو می شوند و کم کم همه قسمت ها را درگیر می کنند. این بیماری عموماً پشت دست ها، زیر بغل ها و در بخش هایی که پوست در آنها چروک می افتد، بیشتر اتفاق می افتد. خارشی که در اثر این بیماری بروز می کند معمولاً شب ها شدیدتر است.
در اثر این بیماری روی سطح پوست بیمار ضایعات پوستی و اگزما تشکیل می شود. معمولاً چندین سوراخ در بخش آلت تناسلی، بیضه ها و بدنه آن قابل مشاهده است. علامت اصلی این بیماری همانطور که پیش از این نیز به آن اشاره شد، خارش است که معمولاً شب هنگام یا پس از حمام رفتن بدتر می شود.
اختلالات شایع پوستی آلت تناسلی مردانه
بیمارانی که بهداشت خود را بیشتر رعایت می کنند، ضایعات پوستی کمتری دارند و به همین دلیل تشخیص این بیماری در آن ها سخت تر است. این بیماری بیشتر برای افراد دچار نقص ایمنی و ناتوان جسمی دیده می شود. علاوه بر این بیماران مبتلا به ایدز و کسانی که عمل پیوند اعضا انجام داده اند نیز بیشتر در خطر ابتلا به این بیماری قرار دارند.
در اثر ابتلا به این بیماری پوست بدن پوسته پوسته می شود، خصوصاً در اطراف و زیر ناخن ها پوسته پوسته شدن و خارش بیشترین مقدار است. حداقل ۲ الی ۴ درصد بیماران مبتلا به ایدز دچار این بیماری نیز خواهند شد.
برای تشخیص این بیماری بهترین کار تراشیدن تونل های ایجاد شده و نمونه برداری است. برای درمان از کرم های مخصوص پرمترین ۵ درصد استفاده می شود. این کرم را باید پس از ۸ الی ۱۴ ساعت شستشو داد.
لوسیون یا کرم لیندان یک درصد و محلول های شستشو نیز برای درمان این بیماری استفاده می شود. نکته مهم و حائز اهمیت آن است که همه اعضای خانواده و شرکای جنسی فرد مبتلا به بیمار همزمان باید تحت درمان قرار بگیرند.
بیماری های پوستی دستگاه تناسلی
1) پسوریازیس
پسوریازیس شایع ترین بیماری التهابی است که دستگاه تناسلی مردان را تحت تاثیر قرار می دهد. در بسیاری از مواقع یک بیماری زمینه ای دیگر موجب بروز بیماری پسوریازیس در دستگاه آلت تناسلی مردان می شود علائم این بیماری بروز لکه هایی به رنگ قرمز روشن است که گاهی اوقات کل بیضه ها و آلت تناسلی را نیز درگیر می کند.
تشخیص این بیماری با استفاده از نمونه برداری و یافته های بالینی محلی اتفاق می افتد. وجود علائم پوسته پوسته قرمز بخصوص در نقاطی مانند آرنج، زانو، پوست سر و بخش های کلاهک آلت تناسلی و بدنه آن به تشخیص این بیماری کمک می کند. گاهی اوقات از کرم های کورتیکو استروئید و هیدروکورتیزون و آنالوگ های موضعی ویتامین دی برای درمان این بیماری استفاده می شود.
2) لیکن پلان
بیماری لیکن پلان یک بیماری التهابی است که عموماً در میان افراد میانسال شایع است. در این بیماری خود ایمنی، ضایعات پوستی به صورت ماکول و به شکل مسطح و صاف بنفش رنگ روی شافت آلت تناسلی ایجاد می شود. ضایعات می توانند به صورت گروه های منفردی از پاپول ها نیز باشند. در اثر ابتلا به این بیماری معمولاً رگه های ریز سفید رنگی در سطح آلت تناسلی مشاهده می شود.
این ضایعات معمولاً در نواحی مچ دست و پا و کمر دیده می شوند، اما روی آلت تناسلی و شافت آن نیز قابل مشاهده اند. تشخیص ضایعات پوستی این بیماری از طریق یافتن پاپول های لیکن پلان که به ویژه در نواحی مچ دست، بازو، ساق پا، مچ پا و آلت تناسلی قابل مشاهده است، صورت می گیرد. با این حال در برخی موارد برای تشخیص به نمونه برداری نیز احتیاج است. در بیشتر مواقع برای درمان این بیماری از داروهای کوتاه مدت گلوکوکورتیکوئید استفاده می شود.
3)لیکن اسکلروزیس آلت تناسلی مردانه
این بیماری نوعی اختلال التهابی مزمن است که به صورت یک روند آتروفی در ناحیه گلنز و پوست ختنه گاه دستگاه تناسلی مردانه بروز می کند و منجر به تنگی گوشت مجرا و در نهایت بروز بیماری فیموز می شود. پسران جوانی که فیموز دارند حدود ۱۵ درصد احتمال دارد که دچار بیماری لیکن اسکلروز نیز بشوند.
اما تعداد دقیق آن در میان مردان مشخص نیست. برای مثال از ۳۵۷ بیماران مراجعه کننده دارای بیماری پوستی در ناحیه دستگاه تناسلی تنها ۵۲ نفر آن ها دارای لیکن اسکلروزیس بودند. این بیماری در میان مردان میانسال ختنه نشده بیشتر بروز می کند. از ۴۳ مرد مبتلا به تنگ شدن مجاری ادرار ، سی و دو نفر دارای بیماری لیکن اسکلروز بودند و مجبور شدند از ختنه برای درمان استفاده کنند. نشانه های اولیه این بیماری بروز ضایعات پوستی پاپول یا پلاک های سفید به صورت چند ضلعی و یا صاف است که اصولاً در بیضه ها و پوست ختنه گاه آشکار می شود.
ممکن است مجاری ادرار، مجاری ادرار قدامی و فرنولوم نیز درگیر شود. هم چنین ممکن است در صورت ابتلا به این بیماری در ناحیه گلنس و شافت آلت تناسلی تورم، خونریزی و یا شکاف نیز مشاهده شود. در برخی مواقع یک حلقه سفید رنگ در نوک کلاهک آلت تناسلی مشاهده خواهد شد. باریک شدن تدریجی گوشت آلت تناسلی ممکن است به درجات مختلف تنگی و انسداد مجاری ادرار نیز منجر شود.
علائم بروز این بیماری خارش، سوزش، نعوظ دردناک، مشکل در جمع شدن پوست ختنه گاه و سوزش ادرار است. عوامل ژنتیکی و ارتباط با بیماری های نقص ایمنی از جمله عوامل ابتلا به این بیماری در نظر گرفته می شوند. در مردان و پسران جوان بیشترین روش که برای درمان استفاده می شود، عمل ختنه به منظور رفع فیموز است.
4) آلرژی و درماتیت تحریک کننده
از نظر بالینی این بیماری با مشاهده ترشح های خاص قابل تشخیص است. در مردان این بیماری با ورم کردن زیاد و ترشح همراه است . چون پوست دستگاه تناسلی بسیار نازک و حساس است، استفاده از برخی داروها مانند داروهای ضد بارداری، روان کننده ها، کاندوم ها و اسپری های تاخیری و خوشبو کننده ها یا سایر مواد صنعتی در بخش های حساس ناحیه آلت تناسلی موجب این بیماری می شود.
بسیاری از مواقع این بیماری نه تنها آلت تناسلی را درگیر می کند، بلکه تا بیضه ها و کشاله ران نیز ادامه می یابد. فهرست عواملی که موجب ایجاد بیماری آلرژی می شود، زیاد است. در بیشتر مواقع آلرژی می تواند در اثر استفاده از کاندوم های لاتکس که به صورت تماسی با بدن انسان موجب ایجاد حساسیت می شود، اتفاق بیفتد.
حساسیت نسبت به لاتکس کاندوم ها بیشترین دلیل ابتلای آقایان به بیماری درماتیت پوستی و آلرژی است. آلت تناسلی مردانه در اثر این بیماری شدیداً عفونت کرده و دچار تورم پوستی شدید می شود. داروهای بی حس کننده موضعی مانند بنزوکایین، اسپرم کش ها و اسپری های تاخیری معمولاً دلایل شایع دیگر ابتلا به این بیماری است و استفاده از کورتیکو استروئیدهای موضعی بهترین روش درمان و مدیریت آن است. یکی از نکات ضروری برای درمان این بیماری تشخیص عامل حساسیت زا است که برای این امر به آزمایش پچ نیاز است.
این مسئله به ویژه زمانی اهمیت می یابد که پس از شروع درمان با استفاده از کرم های موضعی هم چنان التهاب ها وجود داشته و بهبود نیابند. در ابتدای ابتلا به این بیماری نشانه ها شامل عفونت و التهابات پوستی است. در صورتی که این بیماری درمان نشود پوست می تواند پوسته پوسته شده و التهابات شدت یابند.
5) التهابات دارویی ثابت
التهابات دارویی ثابت یک بیماری نسبتا شایع است و نسبت به سایر بیماری های ناحیه آلت تناسلی تفاوت هایی دارد. معمولا فقط یک دارو موجب بروز ضایعات پوستی می شود. اما در برخی مواقع به طور همزمان چند دارو تاثیر شدیدی روی ناحیه پوست آلت تناسلی گذاشته، ضایعات تیز گرد یا بیضی شکلی در این نواحی تشکیل می دهند. ضایعات با گذشت زمان بهبود می یابند، اما جای آنها روی پوست باقی می ماند.
آلت تناسلی مرد بهترین مکان برای التهابات ناشی از مصرف دارو است. معمولاً طی چند روز پس از شروع مصرف دارو این ضایعات روی ناحیه پوستی آشکار می شوند. بیشتر داروهایی که موجب بروز این بیماری هستند حاوی باربیتورات ها، سولفونامیدها، سالیسیلات ها، فنازون ها و تتراسایکلین ها هستند. مطالعاتی که روی ۴۵۰ بیمار در حال مصرف داروهای حاوی مواد بالا انجام گرفت نشان داد که ۲۰ درصد این بیماران دچار ضایعات پوستی ناحیه دستگاه تناسلی هستند. ۷۳ درصد این بیماران از داروی کوتریموکسازول استفاده کرده بودند.
تومورهای خوش خیم و بدخیم دستگاه تناسلی
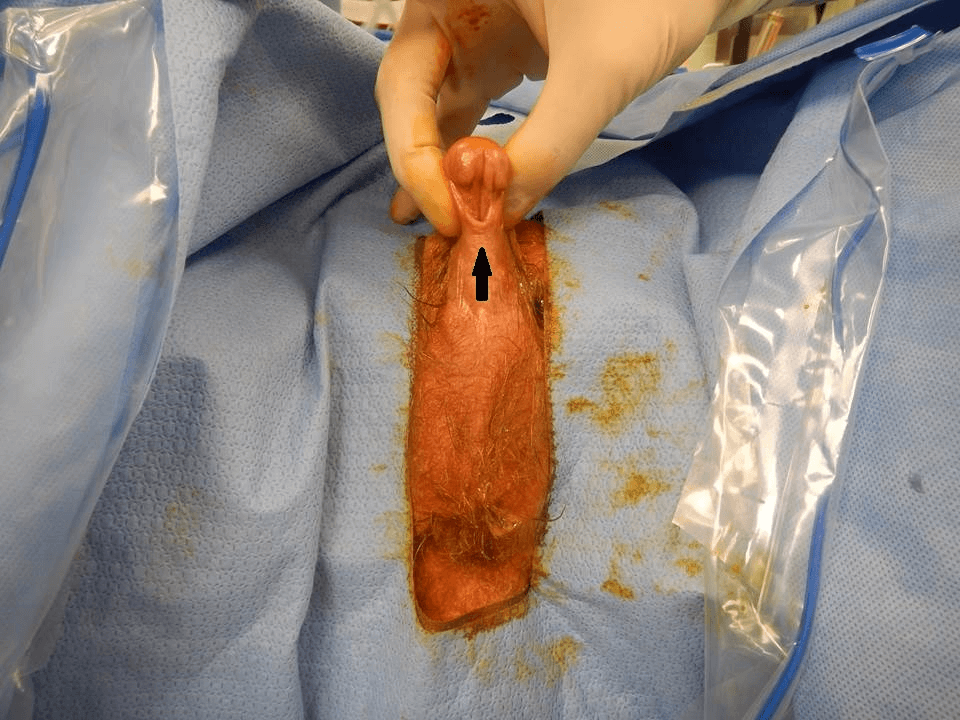
1) کندیلومای غول پیکر
کندیلومای یا کارسینومای غول پیکر یک بیماری آلت تناسلی است که در اثر آن تومورهایی در ناحیه ی آلت تناسلی خصوصاً در مردان ختنه نشده ایجاد می شود. این تومورها عموماً در ناحیه ختنه گاه ظاهر می شوند. اما ممکن است کشاله ران، مجاری ادرار و کانال مقعدی را نیز درگیر کنند. ضایعات بصورت زخم فیموز و یا فیستول ایجاد می شوند. در بیشتر موارد این بیماری در اثر ویروس پاپیلومای انسانی نوع ۶ و ۱۱ کمخطر اتفاق می افتد. در نوع بدخیم، ضایعات بزرگ زگیل که به سرعت رشد می کنند در ناحیه آلت تناسلی ظاهر می شوند.
2) پاپیلوز بوونوئید
بیماران مبتلا به این بیماری پاپول های صاف و به رنگ پوست یا صورتی و به صورت دندانه دار روی پوستشان ظاهر می شود. این بیماری به شدت با ویروس پاپیلومای انسانی نوع ۱۶ و ۱۸ و ۳۱ در ارتباط است. در بیشتر بزرگسالان ضایعات پوستی در ناحیه ختنه گاه آشکار می شود.
پس از آن بیشتر ضایعات در بدنه آلت تناسلی و بیضه ها آشکار می شوند. ضایعات پوستی ممکن است با گذشت زمان افزایش بیابند و یا کاهش یافته، کم کم ناپدید شوند. موثرترین روش درمان این بیماری برداشتن پا پولها از روی پوست است. با این حال استفاده از لیزر دی اکسیدکربن و سرما درمانی با نیتروژن مایع نیز جزو روش های درمان محسوب می شوند. در صورت درمان با روش لیزر، احتمال بازگشت ۳۰ تا ۳۳ درصد بیماری وجود دارد.
3) اریتروپلازی کوئیرات
این بیماری در سال ۱۹۱۱ توسط کویرات شرح داده شد. بر اثر این بیماری یک سری ضایعات پوستی با قطر ۱۰ الی ۱۵ میلی متر در بخش داخلی پوست ختنه گاه افراد ظاهر می شود. این ضایعات معمولاً قرمز روشن و براق هستند و اصلا لطیف نیستند.
این ضایعات پوستی ممکن است صاف و یا پوسته پوسته و شبیه زگیل باشند. در اثر این بیماری معمولاً در ناحیه ختنه گاه پوست بیمار جمع شده، احساس درد و خارش شدید و خونریزی پیدا می کند. با گذشت زمان ممکن است ضایعات پوستی به زخم عمیق تری تبدیل شود. بیشتر بیماران مبتلا به این بیماری مسن هستند و عموماً در مردان ختنه نشده مشاهده می شود.
4) بیماری بوون
در اثر این بیماری ممکن است ضایعات پوستی در هر نقطهای از پوست بیمار خصوصاً بدنه آلت تناسلی ایجاد شود و بر اثر آن پوست، پوسته پوسته و زخم شده، پلاک هایی به رنگ گوشت روی پوست تشکیل می شود.
این بیماری ممکن است با اگزما، پسوریازیس و کارسینومای سلول پایه اشتباه گرفته شود، به همین دلیل برای تشخیص آن حتما باید نمونه برداری از ضایعات انجام بگیرد. استفاده از جراحی برای برداشتن ضایعات بهترین روش درمان است. استفاده از لیزر دی اکسید کربن نیز در درمان این بیماری موثر واقع شده است.
سرطان آلت تناسلی مردانه
این بیماری در کشورهای آفریقا و آمریکای جنوبی بیشتر شایع است و سن ابتلای به آن از ۲۰ تا ۹۰ سال گسترده است. دهه پنجم زندگی آقایان خطرناک ترین دهه برای ابتلا به این بیماری در نظر گرفته می شود. ختنه نکردن، ابتلا به فیموز، التهابات مزمن، شریک های جنسی متعدد و رابطه های حفاظت نشده و همچنین عفونت از جمله دلایل ابتلا به سرطان آلت تناسلی مردانه است.
بر اثر این بیماری ممکن است آلت تناسلی بزرگ و به یک توده مخرب تبدیل شود. نکروز و خونریزی نیز سایر علائم این بیماری است. ضایعات اولیه بیشتر در ناحیه گلنس و زیر پوست ختنه گاه آشکار خواهند شد. درمان این بیماری به مرحله تشخیص آن بسیار بستگی دارد و شامل انجام جراحی، رادیوتراپی، لیزر و شیمی درمانی می شود.
سخن نهایی
همانطور که مشاهده کردید، تنوع بیماری های پوستی مربوط به آلت تناسلی مردانه به قدری زیاد است که تشخیص آن برای خود فرد امری دشوار است. با این حال با انجام روابط جنسی حفاظت شده، رعایت بهداشت و استفاده از محصولات آرایشی و بهداشتی با کیفیت می تواند از ابتلا به این بیماری ها جلوگیری کند.







ثبت ديدگاه